Le malattie reumatiche: l’artrosi
Nella classificazione della Società Italiana di Reumatologia sono presenti oltre 150 malattie, molto diverse tra loro sia per quanto riguarda i sintomi sia rispetto alle cause.
Si distinguono malattie degenerative (come l’artrosi), malattie infiammatorie (come le artriti) e malattie legate al metabolismo (come la gotta).
Si tratta di disturbi gravi, che comportano dolore, spesso invalidanti e che sono in forte crescita. Sono più di 5 milioni gli italiani che ne soffrono, anche per via dell’aumento dell’età media. Ciononostante sono patologie spesso sottovalutate, perché sintomi come dolore, rigidità e difficoltà di movimento vengono erroneamente ricondotti all’avanzare dell’età o al clima. Anche se non sono patologie legate solo all’età avanzata, gli anziani ne sono particolarmente esposti.
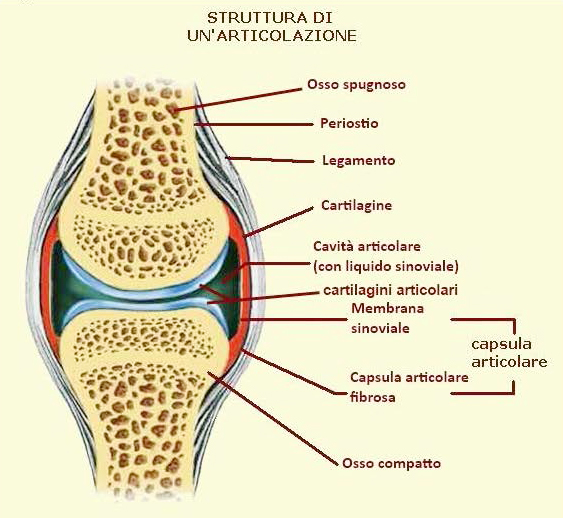
L’articolazione normale
L’adulto, tra i 25 e i 30 anni, ha di solito 203 ossa che sono in vario modo collegate (“articolate”) tra loro da una settantina di articolazioni.
Alcune sono fisse (articolazioni delle ossa del bacino e del cranio) altre sono mobili (come quelle dell’anca, ginocchio, caviglia, polso, spalla,gomito e falangi delle dita ) altre sono semimobili (come quelle della colonna vertebrale).
Le articolazioni mobili sono quelle deputate al movimento. In questo tipo di articolazione le superfici articolari risultano lisce e ricoperte dalla cartilagine articolare un tessuto levigato, soffice ed elastico che permette lo scorrimento, senza attriti, dei capi articolari durante i movimenti; è molto importante anche la presenza di un liquido, liquido sinoviale, che bagna e lubrifica l’articolazione, riducendo gli attriti. Questa complessa struttura permette per tutta la vita l’esecuzione dei vari movimenti.
Parliamo ora della più frequente tra le malattie reumatiche che è l’artrosi mentre della più grave, che è l’artrite reumatoide, parleremo in un prossimo articolo.
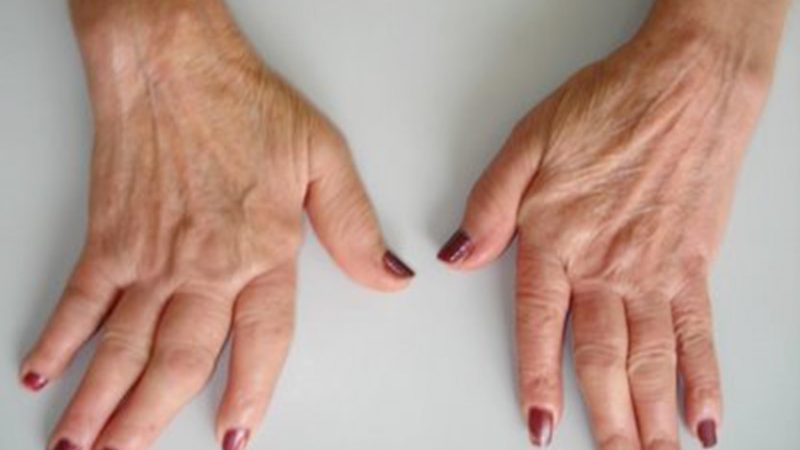
Artrosi chiamata anche osteoartrosi o osteoartrite (traduzione della terminologia anglosassone) è una malattia degenerativa cronica che colpisce le articolazioni a partire dalla cartilagine che si consuma aumentando quindi gli attriti all’interno dell’articolazione. I capi ossei non più coperti da questo tessuto, sfregano l’uno con l’altro fino ad arrivare nei casi estremi alla saldatura completa della articolazione con fusione delle ossa.
I primi segni della malattia cominciano a manifestarsi intorno ai 50 anni, la frequenza è maggiore nelle donne dopo la menopausa. Quando la malattia compare in età più giovanile, e in questo caso non ci sono differenze tra uomini e donne, essa spesso dipende da condizioni lavorative o da precedenti eventi traumatici.
I sintomi: all’inizio il dolore a livello di una o comunque poche articolazioni, può essere vago e male localizzato, può causare interruzione del riposo notturno e riacutizzarsi con i cambiamenti del tempo; poi il dolore diventa importante specie durante il movimento e può scomparire con il riposo. Al mattino spesso si ha rigidità, l’articolazione è come congelata, ma si sblocca dopo 10-15minuti. L’articolazione può presentare gonfiore, ma non è mai calda e arrossata. Col progredire della malattia compare la limitazione funzionale, reversibile negli stadi iniziali e persistente nella malattia avanzata. Un sintomo caratteristico sono i crepiti o scrosci dovuti allo sfregamento dei capi ossei, non più rivestiti e protetti dalla cartilagine.
Le articolazioni più colpite sono quelle sulle quali il carico del peso è maggiore, come le anche, le ginocchia, la colonna vertebrale e le dita della mano.
In questa malattia non c’è nessuna alterazione degli esami del sangue.
I raggi X permettono di rilevare la riduzione dello spazio articolare (dovuta alla riduzione o scomparsa della cartilagine) e le alterazioni dell’osso fino alla comparsa di escrescenza ossee, osteofiti. Non sempre la gravità del quadro radiologico corrisponde alla gravità dei sintomi che possono talora essere assai modesti anche in presenza di importanti segni radiologici di malattia. Altre volte invece, anche in presenza di sintomi rilevanti la radiografia può essere addirittura normale.
Terapia: la malattia non può essere curata definitivamente , ma il rispetto di alcune regole precauzionali e l’uso di farmaci antidolorifici permettono di attenuare il dolore e, soprattutto, evitare la che la malattia porti a gravi disabilità.
In generale, devono essere incoraggiate le “terapie” non farmacologiche, quali la riduzione del peso corporeo (indispensabile in un obeso affetto da artrosi) e l’esercizio fisico costante, al fine di mantenere una buona mobilità articolare. Fisiatra e fisioterapista hanno un ruolo molto importante.
Per quanto riguarda i farmaci il paracetamolo è il farmaco di prima scelta per il dolore; in caso di dolore medio/severo associazione di paracetamolo con FANS (farmaci antinfiammatori non steroidei, cioè antinfiammatori non cortisonici). Nell’artrosi non c’è una infiammazione, viene sfruttato l’effetto antidolorifico del farmaco. Sono opportuni brevi cicli di terapia piuttosto che l’assunzione saltuaria del farmaco. Talvolta il dolore che accompagna l’artrosi è così forte che rende necessaria la somministrazione di farmaci oppioidi. In casi particolari il trattamento con infiltrazioni di sostanze che “proteggono” l’articolazione (come l’acido ialuronico) può ritardare il danno a carico della cartilagine articolare.
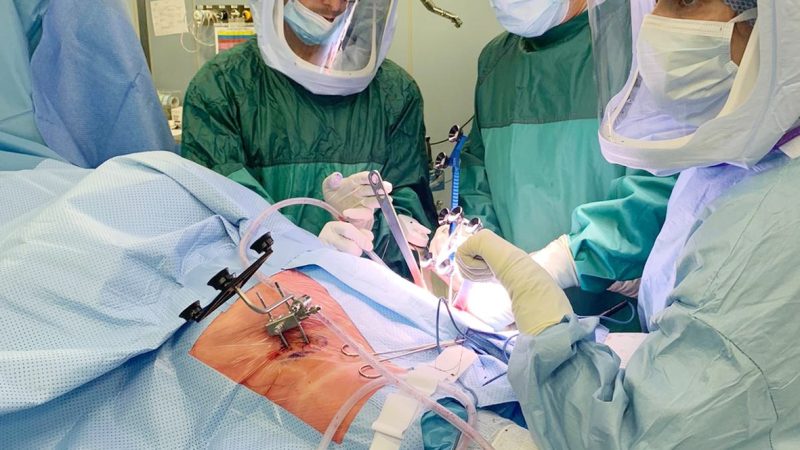
Nei pazienti giovani possono essere presi in considerazione trattamenti più innovativi come il trapianto di cellule staminali allo scopo di ricostruire la cartilagine danneggiata. Persistendo il dolore e la grave inabilità non rimane che l’opzione della chirurgia protesica. Da tenere presenti comunque i rischi che ogni intervento chirurgico comporta. Inoltre la protesi non è eterna e la sua durata è condizionata dal nostro stile di vita (sia il sovrappeso che una attività fisico-sportica eccessiva ne riducono la durata).
Prevenzione dell’artrosi
Prevenzione primaria: con questa si intende la prevenzione della malattia nel soggetto sano. Sono fondamentali il controllo e la riduzione del peso corporeo che andrebbero effettuati già in età infantile (l’Italia è tra i paesi europei con i valori più elevati di eccesso ponderale tra i soggetti in età scolare con una percentuale di bambini in sovrappeso del 20 % e di bambini obesi del 10%).
Correggere eventuali vizi posturali e posizoni scorrette, anche con impiego di tutori. Usare scarpe comode.
Ridurre o evitare carichi eccessivi e ripetuti. Svolgere una attività fisica adeguata e regolare. Evitando per quanto possibile i traumatismi. Se si fa attività sportiva eseguire una adeguata preparazione. Ad esempio incominciare a sciare senza adeguata preparazione può portare a gravi traumatismi in particolare del ginocchio: questo soprattutto nella donna che ha una muscolatura meno sviluppata. Una distorsione del ginocchio con lesione dei legamenti porta nel 50% dei casi a sviluppare una artrosi del ginocchio dopo 15 anni.
Attraverso la “Prevenzione secondaria” è possibile fare in modo che la malattia non progredisca. Il primo obbiettivo è l’individuazione precoce dei soggetti ammalati o quelli ad alto rischio, ad esempio per precedenti traumatismi. L’attività fisica mirata, anche con l’aiuto fisioterapico, è in grado di alleviare il dolore e di migliorare la mobilità delle articolazioni compromesse.
Una sana attività sportiva, avendo cura di evitare quella ad alto impatto per le articolazioni come la corsa, può contribuire a rinforzare la muscolatura, controllare il peso corporeo e mantenere la funzione articolare.